Um dos maiores desafios para as agências transfusionais e laboratórios de referência são os pacientes com doença falciforme. Você sabe por quê?
Primeiro, o que é a doença falciforme?
É uma condição genética causada por uma mutação que altera a estrutura da hemoglobina.
A hemoglobina (Hb), presente nos eritrócitos, é fundamental no transporte de oxigênio e gás carbônico pelo corpo. Durante o desenvolvimento humano, diferentes tipos de Hb são expressos. Em adultos saudáveis, predominam a Hb A (97–98%), Hb A2 (2–3%) e pequenas quantidades de Hb fetal (Hb F). Nos pacientes com doença falciforme, predomina a hemoglobina S (Hb S).
A Hb S resulta de uma mutação pontual: a substituição de adenina por timina no DNA, levando à troca do ácido glutâmico pela valina na posição 6 da cadeia beta da globina. Isso altera significativamente as propriedades físico-químicas da molécula.
Se um indivíduo herda a mutação de ambos os pais, ele é homozigoto (Hb SS) e desenvolve anemia falciforme. Já os heterozigotos (Hb AS), que herdam a mutação de apenas um dos pais, são considerados portadores do “traço falciforme”.
Além da Hb S, há outras variantes como Hb C e Hb D, também responsáveis por formas diferentes de hemoglobinopatias. Aqui, o foco será a doença falciforme (Hb SS).
Mas o que torna essa mutação tão grave?
Em situações de baixa oxigenação, as hemácias desses pacientes assumem forma de foice (drepanócitos), aumentando a viscosidade do sangue e favorecendo fenômenos como tromboses, hemólise e crises vaso-oclusivas.
Essas crises, que afetam principalmente pequenos vasos, são responsáveis por diversos sintomas: dores articulares, úlceras, síndrome torácica aguda, sequestro esplênico, priapismo, AVC, entre outros. Quanto maior a proporção de Hb S, mais graves são os quadros.
A doença é mais prevalente entre pessoas negras e pardas, dada a maior frequência do gene mutado em populações de origem africana. Entre os fatores desencadeantes da falcização estão: esforço físico intenso, gravidez, hipóxia, infecções e estresse oxidativo.
Tratamentos e desafios transfusionais
A abordagem é individualizada. Não existe cura universal, mas medidas preventivas ajudam a reduzir crises. Hidratação, nutrição, higiene e evitar temperaturas extremas são cuidados básicos. A hidroxiureia é frequentemente usada para aumentar a produção de Hb F e reduzir as crises. Em casos graves, pode-se considerar o transplante de medula óssea.
Transfusões frequentes são comuns — especialmente em prevenção de AVCs ou controle de crises. Muitos pacientes se submetem à troca de sangue (eritrocitaféreses) para reduzir os níveis de Hb S e aumentar a proporção de Hb A (provenientes do doador).
Mas há um problema frequente: a aloimunização.
Devido às transfusões recorrentes, a formação de anticorpos contra antígenos eritrocitários é muito comum nesses pacientes. Estudos mostram prevalências de aloimunização entre 18% e 47% nos falciformes, em contraste com taxas menores em outros grupos transfundidos. [1]
Além da exposição transfusional, a própria inflamação crônica da doença falciforme contribui para o aumento do risco imunológico. Outro ponto importante é a alta frequência de mutações no gene RH, comuns nessa população, levando à expressão de antígenos parciais ou fracos e à ausência de antígenos de alta frequência, dificultando ainda mais a compatibilidade transfusional.
A solução? Fenotipar sempre que possíve! Em muitos serviços, infelizmente, realiza-se apenas tipagem ABO e RhD, o que não é suficiente para esse grupo de pacientes. A legislação brasileira (Portaria de Consolidação nº 5/2017) recomenda fortemente a fenotipagem de C, c, E, e e K para todos os pacientes com doença falciforme.
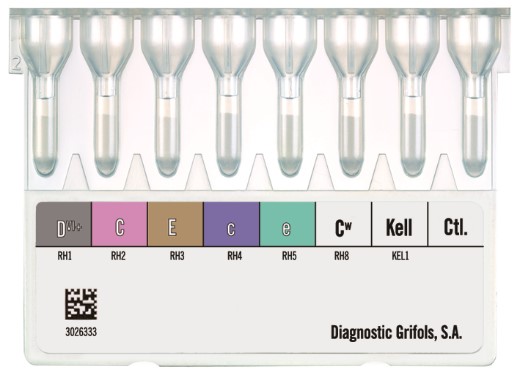
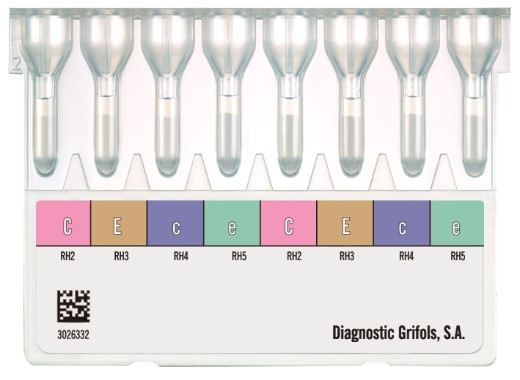
O cartão DG GEL Rh Pheno+K, ajuda você a saber quais antígenos Rh (C, c, E, e) e K seu paciente tem, bem como seu doador. É uma ferramenta essencial para garantir uma transfusão mais segura e prevenir a formação de aloanticorpos contra os antígenos mais imunogênicos. Outra opção é o cartão DG GEL Rh Pheno, sem o K, que permite você fazer a fenotipagem de dois indivíduos de uma vez, olha só:
Para serviços com estrutura laboratorial e que atende um número maior de pacientes com Doença falciforme, o indicado é sempre a transfusão com fenotipagem estendida (além de RhCE + K) compatibilizamos os principais antígenos do sistema Kidd, Duffy e MNS (principalmente), mas também trabalhamos com sistema Lewis, o antígeno P1, Sistema Lutheran, outros antígenos do sistema Kell como Kpa, Kpb e o antígeno Dia do sistema Diego. O uso de antissoros para fenotipagem estendida (disponíveis na linha da Martell) permite identificar perfis eritrocitários completos, ideal para pacientes com histórico transfusional complexo.

A importância dessa compatibilidade vai além do momento transfusional. A aloimunização já foi associada a maior dor crônica, lesões em órgãos-alvo e menor sobrevida. [2,3] Além disso, pacientes não aloimunizados têm melhores taxas de enxertia após transplante de medula. [4]
Outro fator importante é o uso de hemácias leucorreduzidas e com menor tempo de estocagem, uma vez que bolsas antigas acumulam produtos pró-inflamatórios.
Vamos priorizar a segurança transfusional nos pacientes com anemia falciforme. A fenotipagem estendida, pelo menos para Rh + K, deve ser um padrão mínimo. Produtos como os cartões de fenotipagem Martell e seus antissoros específicos são aliados poderosos nesse cuidado.
Para mais informações, clique ao lado e converse com nossos especialistas.
Referências
- Tormey CA, Hendrickson JE. Transfusion-related red blood cell alloantibodies: induction and consequences. Transfus Med Rev. 2019 Apr;33(2):88–96. doi:10.1016/j.tmrv.2018.12.002.
- Telen MJ, Afenyi-Annan A, Garrett ME, Combs MR, Orringer EP, Ashley-Koch AE. Alloimmunization in sickle cell disease: changing antibody specificities and association with chronic pain and decreased survival. Transfusion. 2015 Feb;55(2):398–406. doi:10.1111/trf.12940. PMID: 25444611.
- Patel SR, Bennett A, Girard-Pierce K, Maier CL, Chonat S, Arthur CM, Zerra P, Mener A, Stowell SR. Recipient priming to one RBC alloantigen directly enhances subsequent alloimmunization in mice. Blood Adv. 2018 Jan 23;2(2):105–115. doi:10.1182/bloodadvances.2017010124. PMID: 29365318; PMCID: PMC5787868.
- Nickel RS, Flegel WA, Adams SD, Hendrickson JE, Liang H, Tisdale JF, et al. The impact of pre-existing HLA and red blood cell antibodies on transfusion support and engraftment in sickle cell disease after nonmyeloablative hematopoietic stem cell transplantation from HLA-matched sibling donors: a prospective, single-center, observational study. Lancet Haematol. 2022 Mar;9(3):e211–21. doi:10.1016/S2352-3026(21)00337-0.
